
Obesidad: una enfermedad invisible
La epidemia mundial de obesidad es hoy un importante problema de salud pública. La obesidad aumenta el riesgo de muchas enfermedades crónicas, como la diabetes tipo 2, la enfermedad coronaria y ciertos tipos de cáncer, y se asocia con una menor esperanza de vida.1
La obesidad ha sido definida como un índice de masa corporal (IMC) ≥ 30 kg / m2 y ha sido reconocida como una enfermedad que debe tratarse de manera agresiva debido a sus implacables secuelas, tanto anatómicas como metabólicas, ya que conducen a una mayor morbilidad y mortalidad en comparación con aquellos con un IMC normal.2
El IMC que se utiliza actualmente para clasificar la obesidad, es solo una medida imperfecta de la acumulación anormal o excesiva de grasa corporal. Los estudios han demostrado que la circunferencia de la cintura como medida de la distribución de la grasa puede mejorar la predicción de enfermedades. Las técnicas más elaboradas, como la resonancia magnética, están cada vez más disponibles para evaluar la distribución de la grasa corporal, pero estas medidas no están fácilmente disponibles en la práctica clínica habitual y aún no se han establecido límites relevantes para la salud.
La medición de biomarcadores que reflejan los mecanismos biológicos subyacentes para el aumento del riesgo de enfermedad puede ser un enfoque alternativo para caracterizar el fenotipo de obesidad relevante. El eje insulina / factor de crecimiento similar a la insulina (IGF) y la inflamación crónica de bajo grado se han identificado como vías principales. Además, se han relacionado adipocinas específicas como la leptina, la adiponectina y la resistina con los resultados de salud asociados a la obesidad. Esta investigación de biomarcadores, que actualmente se desarrolla más con la aplicación de métodos de alto rendimiento, brinda información importante sobre la etiología de las enfermedades relacionadas con la obesidad y las vías fisiopatológicas y puede usarse para caracterizar mejor a las personas obesas con alto riesgo de desarrollar una enfermedad y utilizar los biomarcadores en estrategias de prevención personalizadas.1
En un estudio observacional de casi 700.000 pacientes con obesidad, el cual incluyó 15 sistemas de salud, se examinó la relación entre la documentación de un diagnóstico de obesidad y el tratamiento de la obesidad medido por la pérdida de peso. Como era de esperar, se encontró que, de los pacientes con obesidad, menos de la mitad tenían un diagnóstico de obesidad documentado en sus historias clínicas electrónicas (HCE).
Se encontró que documentar la obesidad en los registros médicos de los pacientes es importante para lograr que los pacientes pierdan peso2:
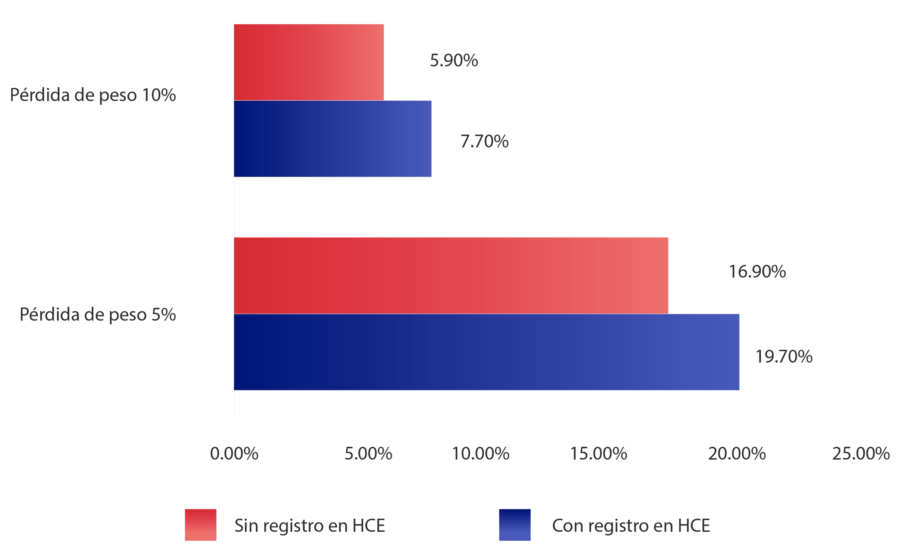
Una interpretación alternativa de estos datos es que los pacientes que están motivados para perder peso tienen más probabilidades de comunicar sus preocupaciones sobre su peso corporal a sus proveedores de salud. Aunque las comparaciones entre los que tenían un diagnóstico y los que no lo tenían fueron significativas, los porcentajes de quienes presuntamente reciben tratamiento y pierden peso siguen siendo bastante similares y lamentablemente pequeños, y sugieren que el diagnóstico de obesidad en la HCE es relativamente invisible al sistema de salud.2
A pesar de la clara evidencia de que una vez diagnosticada, la obesidad no se puede controlar únicamente mediante la modificación del estilo de vida y de que se dispone de tratamientos médicos y quirúrgicos seguros y eficaces, un gran número de pacientes con esta enfermedad no están recibiendo el tratamiento adecuado. Hay muchos factores que contribuyen a esta disparidad, por ejemplo, la familiaridad con la fisiopatología de la obesidad y la disfunción metabólica sigue siendo insatisfactoria en comparación con otras enfermedades entre los médicos en ejercicio. Pocos médicos y profesionales de la salud abordan y tratan la obesidad en sus prácticas clínicas.2
Por lo tanto, tanto la falta de documentación del diagnóstico de la obesidad en los registros médicos de los pacientes y la falta de prescripción de tratamientos eficaces contribuyen a que esta enfermedad pueda parecer invisible. Sobre la base de estos hechos, se requiere de un llamado a la acción urgente a médicos y personal de la salud, ya que un diagnostico registrado a tiempo generará un cambio positivo real en el curso de esta implacable pandemia de disfunción metabólica y un esquema de tratamiento eficaz para el control de esta enfermedad.2
Referencias:
1. Nimptsch K, Konigorski S, Pischon T. Diagnosis of obesity and use of obesity biomarkers in science and clinical medicine. Metabolism. 2019; 92: 61-70. doi: 10.1016/j.metabol.2018.12.006. Epub 2018 Dec 23. PMID: 30586573.
2. Istfan NW, Apovian CM. Call to Action: Obesity is Visible to Stigmatize but Invisible to Treat Despite Documentation in the Electronic Health Record. Obesity (Silver Spring). 2020; 28(12): 2257-2258. doi: 10.1002/oby.22986. PMID: 33230963; PMCID: PMC7694881.

Lo sentimos, el formulario de comentarios está cerrado en este momento.